Leczenie bólu kolana w Krakowie
Pierwszym objawem, który może świadczyć o uszkodzeniu stawu kolanowego, jest dokuczliwy ból kolana. Nie ważne, czy jest mocny, czy słaby. Najważniejsze, by go nie zlekceważyć. Poważniejsze kontuzje (uszkodzenie wiązadeł, uszkodzenie łękotki czy zwichnięcia rzepki) wymagają szybkiej interwencji.
Częstą przyczyną dolegliwości u ludzi młodych aktywnych są zmiany w chrząstce stawowej o typie chonodromalacji – rozmiękania chrząstki. Dolegliwości pojawiają się głównie podczas zwiększonego obciążenia stawów (np. przy wchodzeniu i schodzeniu po schodach, uprawianiu sportu, wędrówkach). Leczenie farmakologiczne (NLPZ, glukozamina, kwas hialuronowy), kontrola wagi, ćwiczenia oraz kinezy i fizykoterapia pomagają łagodzić objawy choroby.
Częstą przyczyną dolegliwości bólowych kolana i uczucia „chrupania” w stawie jest chondromalacja. Jest to idiopatyczne zmiany w chrząstce stawowej.
Często te dolegliwości występują u młodych sportowców w okresie dorastania, częściej u kobiet.
Jak dochodzi do chondromalacji. Przyczyna dolegliwości jest wieloczynnikowa:
- zaburzenie osi kończyny,
- nieprawidłowe ukształtowanie stawu rzepkowo-udowego,
- osłabienie mięśni,
- rotacja zewnętrzna podudzia ze stopą płasko-koślawą,
- rotacja wewnętrzna w stawie biodrowym,
- zaburzenia w budowie chrząstki stawowej.
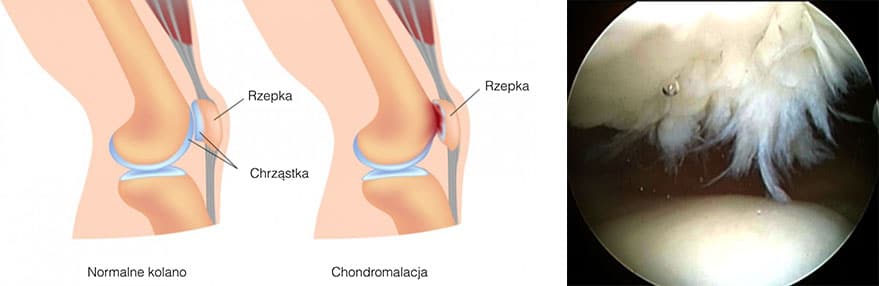
Jakie są objawy chondromalacji?
Najczęściej występuje ból stawu w części przedniej, uczucie dyskomfortu i pełności w stawie, chrupanie i przeskakiwanie. Do postawienia rozpoznania potrzebne jest badanie kliniczne i badania dodatkowe jak: USG, RTG, MRI.
Leczenie chondromalacji
Niestety nie ma jednej skutecznej metody, która przyniosłaby 100% efekt. Leczenie jest wielokierunkowe i zależne od przyczyny dolegliwości.
- Leczenie farmakologiczne i rehabilitacyjne, wzmocnienie i poprawienie balansu mięśniowego.
- Leczenie operacyjne – naprawa aparatu wyprostnego (zabiegi rekonstrukcyjne i naprawcze).
- Artroskopia stawu – sheiving, boczne uwolnienie rzepki.
Rehabilitacja w chondromalacji chrząstki
Leczenie rehabilitacyjne powinno być prowadzone nawet do roku, modyfikacja aktywności, wzmocnienie głowy przyśrodkowej mięśnia czterogłowego uda. Ćwiczenia w układzie zamkniętym w krótkich seriach, ćwiczenia rozciągające.
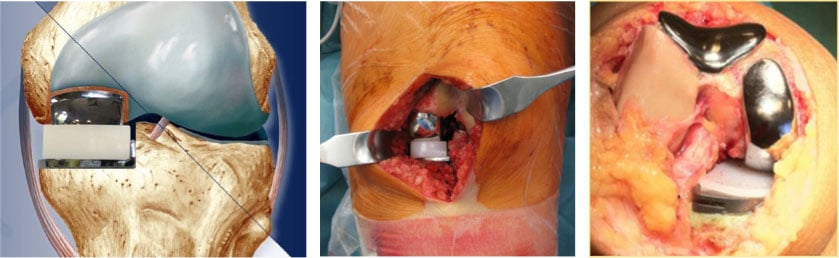
Endoproteza stawu kolanowego. Zmiany zwyrodnieniowe stawu kolanowego
Uszkodzenie chrząstki stawowej jeżeli postępuje z biegiem czasu i dochodzi do powstania zmian zwyrodnieniowych jedynym jak na razie skutecznym leczenie jest endoprotezoplastyka stawu kolanowego, po wyczerpaniu innych metod leczenia.
„Najważniejszą zasadą w chirurgii kolana jest oszczędzanie własnych struktur stawu i małoinwazyjna ingerencja”
W celu zastąpienia uszkodzonej, zmienionej zwyrodnieniowo chrząstki możemy zastosować różne typy endoprotez, staram się zastosować jak najmniej inwazyjne implanty tak aby zachować jak największą część własnego stawu. Wpływa to na lepszą funkcję, i prioprjocepcję stawu.
Jedną z przyczyn dolegliwości bólowych kolana mogą być zmiany w zakresie więzadła rzepki. Dolegliwości te głównie dotyczą młodych atletów, nawet do 20% sportowców uprawiających sporty ze skakaniem.
Jak dochodzi do powstania kolana skoczka?
Najczęstszym powodem są powtarzalne, energiczne, ekscentryczne skurcze aparatu wyprostnego stawu kolanowego. Dochodzi do mikrourazów przy przyczepie do rzepki – częściej zmiany zwyrodnieniowe niż zapalne.
Jakie są objawy kolana skoczka?
Dolegliwości bólowe zależą w jakiej fazie jest proces chorobowy. We wcześniej fazie ból przedni kolana może być tylko po aktywności. W późnej fazie ból może towarzyszyć aktywności fizycznej i utrzymywać się przez dłuższy czas oraz przy zgiętym kolanie.
Leczenie kolana skoczka
Leczenie kolana skoczka we wstępnej fazie oparte jest na zmianie treningu i aktywności oraz leczeniu rehabilitacyjnym: fizyko i kinezyterapia. Leczenie operacyjne jest w przypadku III stopnia w klasyfikacji Bazina, po niepowodzeniu leczenia rehabilitacyjnego w przewlekłych zmianach i częściowych uszkodzeniach ścięgna właściwego rzepki.
Rehabilitacja po leczeniu cysty łąkotki
Rehabilitacja po usunięciu cysty zależy od rodzaju zabiegu jaki został wykonany i może częściowo być podobna jak po naprawie łąkotki i musi uwzględnić czas potrzeby do regeneracji i jednocześnie wyeliminowanie niekorzystnych sił działających na łąkotki podczas ruchu w stawie. Ćwiczenia izometryczne. Fizyko i kinezyterapia.
W obrębie stawu kolanowego mamy dwie łąkotki boczną i przyśrodkową. Są to łącznotkankowe twory pomiędzy kością udową a piszczelową. Pełnią one ważne zadania w stawie kolanowym jak:
- dystrybucja obciążeń przenoszonych przez staw: -ok. 50% obciążeń przenoszonych jest przez łąkotki przy wyprostowanym kolanie -do 80% obciążeń przenoszonych jest przez kolano zgięte
- zwiększa stabilność stawu – szczególnie w przypadku braku ACL. Jedną z patologii są cysty łąkotki, które są znajdowane w 1-4% rezonansów kolana.
Jak dochodzi do powstania cysty łąkotki?
Cysta łąkotki często powstaje w następstwie uszkodzeń zwyrodnieniowych łąkotki (horyzontalnych). W mechanizmie zastawki płyn ze stawu kolanowego może przemieszczać się tylko w jednym kierunku i tworzyć przestrzeń płynową – cystę. Często towarzyszą uszkodzeniom chrząstki stawowej oraz więzadła krzyżowego przedniego.
Jakie są objawy cysty łąkotki?
Często cysty łąkotki są znajdowane przypadkowo w USG kolana lub MRI i w tym przypadku mogą być dla pacjenta bezobjawowe. Drugą grupę pacjentów stanowią pacjenci z objawami takimi jak: ból, przeskakiwanie w kolanie, wysięki w stawi,.
Leczenie cysty łakotki
Leczenie cysty łąkotki możemy podzielić na leczenie nieoperacyjne i operacyjne. W zakres leczenia nieoperacyjnego wchodzi leczenie NLPZ, rehabilitacja, opróżnienie cysty i miejscowe podanie sterydów pod kontrolą USG. Leczenie operacyjne polega na artroskopowej naprawie uszkodzonej łąkotki, tak aby wyeliminować przyczynę i usunąć cystę.
Rehabilitacja po leczeniu cysty łąkotki
Rehabilitacja po usunięciu cysty zależy od rodzaju zabiegu jaki został wykonany i może częściowo być podobna jak po naprawie łąkotki i musi uwzględnić czas potrzeby do regeneracji i jednocześnie wyeliminowanie niekorzystnych sił działających na łąkotki podczas ruchu w stawie. Ćwiczenia izometryczne. Fizyko i kinezyterapia.
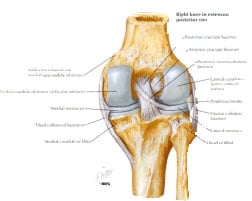
Uszkodzenia układu więzadłowego należą do częstych obrażeń stawu kolanowego, nie tylko u sportowców, ale też amatorów. Dochodzi do nich najczęściej na skutek ostrych urazów z mechanizmu bezpośredniego lub pośredniego. W zależności od mechanizmu urazu, kierunku i siły działającej na staw mogą powodować uszkodzenia różnych struktur torebkowo-więzadłowych. Gdy siła działa na staw kolanowy od strony bocznej, powoduje to uszkodzenie MCL (więzadło poboczne przyśrodkowe) i łąkotki przyśrodkowej, a przy większej działającej sile także ACL (więzadło krzyżowe przednie) i PCL (więzadło krzyżowe tylne). Ten mechanizm jest najczęstszy u piłkarzy.
Mechanizm przeciwny do poprzedniego, tzn. siła działa od strony przyśrodkowej, powoduje on uszkodzenie LCL (więzadło poboczne boczne), rzadziej łąkotki bocznej, a przy dużej sile także uszkodzenie ACL i PCL.
Objawy ostrych uszkodzeń więzadłowych:
- silny ból, obrzęk, wzmożone napięcie mięśni często maskują objawy niestabilności,
- trzask słyszalny w momencie urazu i uczucie „uciekania” kolana przy próbie obciążania,
- krwiak podskórny widoczny w miejscu uszkodzenia więzadeł pobocznych,
- wysięk (krwiak) w stawie kolanowym. Pamiętać należy, że szybko narastający obrzęk dowodzi szybszego i większego krwawienia, co ma miejsce m.in. w uszkodzeniach chrzęstno-kostnych.
Diagnostyka – testy kliniczne, badania dodatkowe: punkcja stawu, badanie rtg, klasyczne i tzw. stresowe, w pozycjach wymuszonych, MRI, TK, USG, artroskopia.
Postępowanie lecznicze
Sposób postępowania leczniczego zależy od wielu czynników:
- Czy mamy do czynienia z ostrym, czy przewlekłym uszkodzeniem?
- Czy doszło do uszkodzeń wewnątrz- czy zewnątrzstawowych?
- Od stopnia uszkodzenia struktur więzadłowych,
- Od wieku i stopnia aktywności fizycznej pacjenta.
Stosuje się od leczenia zachowawczego – rehabilitacyjnego w przypadku leczenia izolowanych uszkodzeń więzadeł pobocznych, do leczenia operacyjnego – rekonstrukcji w rozleglejszych uszkodzeniach.
Leczenie uszkodzeń ACL
Celem leczenia jest przywrócenie stabilności stawu kolanowego, wyeliminowanie istniejącego bólu i obrzęku oraz przywrócenie, w jak najkrótszym czasie, normalnego zakresu ruchu w stawie i normalnej czynności mięśniowej.
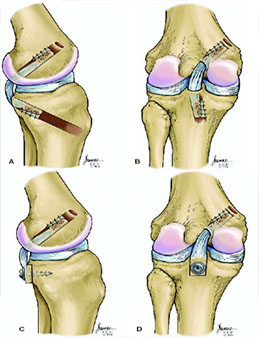
Leczenie operacyjne – rekonstrukcja więzadła krzyżowego przedniego
Operacyjne rekonstrukcje polegają na odtworzeniu w miejscu zbliżonym do anatomicznego nowego więzadła z wykorzystaniem przeszczepów autogennych lub allogennych. Rodzaje przeszczepów: więzadło rzepki z fragmentami kostnymi rzepki i guzowatości piszczeli, ścięgno m. półścięgnistego, ścięgno m. czworogłowego z fragmentem rzepki, ścięgno m. podeszwowego. Uformowany przeszczep jest mocowany w kości przy pomocy różnych implantów – tytanowe, biowchłanialne. (zdjęcie rekonstrukcja ACL)
Blok kolana
Brak pełnego wyprostu i zgięcia w stawie kolanowym. Najczęstsze przyczyny to:
- częściowe lub całkowite urwanie ACL,
- znaczny wysięk,
- uszkodzenie chrząstki stawowej,osteochondritis dissecans, ciało wolne chrzęstne.
Lepiej jest mieć łąkotkę aniżeli jej nie mieć, ale również lepiej nie mieć łąkotki niż mieć ją uszkodzoną (O’Donoghue -1970)
W przypadku uszkodzenia łąkotek ważne jest odpowiednie leczenie w odpowiednim czasie (szycie łąkotki) co decyduje o powodzeniu powrotu do sprawności.

Jeśli masz dolegliwości bólowe kolana po wysiłi, podczas chodzenia po schodach, podczas dłuższego siedzenia, trzeszczy i chrupie ci w stawie to najprawdopodobniej masz problem z chrząstką stawową.Chrząstka stawowa jest to sprężysta, gładka i elastyczna tkanka pokrywająca powierzchnie stawowe. Zapewnia ona dzięki swojej budowie swobodny ruch stawu bez bólu.
Chrząstka nei zawiera naczyń krwionośnych i jest nieunerwiona. Substancje odżywcze dostarczane są przez dyfuzję.
Niestety często ulega uszkodzeniom, zmianom przeciążeniowym a z biegiem czasu zmianom zwyrodnieniowym, a to powoduje dolegliwości bólowe i ograniczenie ruchomości. Niestety ze względu na swoją złożoną budowę i brak zdolności regeneracyjnych stwarza wiele problemów z leczeniem. Poważne uszkodzenia chrząstki dotyczą 5-10% osób > 40 r.ż. Urazy chrząstki mają ograniczone spontaniczne zdolnosci regeneracji i tendencję do pogorszenia się w czasie.
Jak dochodzi do uszkodzenia chrząstki stawowej
Do uszkodzenia chrząstki może dojść w czasie urazu, ale może być spowodowane przewlekłą niestabilnością kolana w następstwie uszkodzenia więzadeł krzyżowych, uszkodzeniem łękotek:
- idiopatyczne zmiany zwyrodnieniowe,
- u ludzi młodych – OCD – osteochondritis dissecans,
- przebiegu chorób zapalnych i reumatologicznych,
- SNOK – spontaniczna steonekroza kolana.
Objawy uszkodzenia chrząstki stawowej
Najczęściej pojawia się ból stawu w różnej lokalizacji w zależnosci od miejsca uszkodzenia. Dolegliwości mogą się nasilać podczas obciążenia i wysiłku fizycznego. Czasami mogą występować bezobjawowe uszkodzenia chrząstki i znajdowane przypadkowo w artroskopii lub MRI stawu. Inne objawy to takie jak uczucie przeskakiwania w stawie, „chrupanie”, trzeszczenie.
W obrębie stawu kolanowego mamy dwie łąkotki boczną i przyśrodkową. Są to łącznotkankowe twory pomiędzy kością udową a piszczelową. Pełnią one ważne zadania w stawie kolanowym jak:
- dystrybucja obciążeń przenoszonych przez staw: -ok. 50% obciążeń przenoszonych jest przez łąkotki przy wyprostowanym kolanie -do 80% obciążeń przenoszonych jest przez kolano zgięte,
- zwiększa stabilność stawu – szczególnie w przypadku braku ACL.
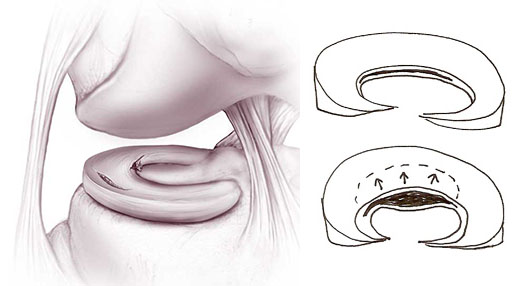
Jak dochodzi do uszkodzenia łąkotki?
Uszkodzenia łąkotek są następstwem urazów skrętnych stawu kolanowego najczęściej przy ustabilizowanej stopie i jednoczesnym szpotawieniu lub koślawieniu stawu. Uszkodzenia maga być ostre w następstwie urazu, lub maj charakter przewlekły, sumujących się urazów i wtórnie do niestabilności stawu kolanowego.
Jakie są objawy uszkodzenia łąkotki?
Objawy – w przypadku uszkodzenia ostrego z podwichnieciem niestabilnego fragmentu do stawu może być bolesny blok stawu, brak możliwości ruchu w stawie, a każdy ruch powoduje silne dolegliwości bólowe. W przewlekłych uszkodzeniach mogą być dolegliwości bólowe w zależności od lokalizacji po stronie bocznej lub przyśrodkowej, wysięki w stawie, uczucie przeskakiwania.
Leczenie uszkodzeń wielowięzadłowych kolana. Rekonstrukcja więzadeł kolana
Leczenie uszkodzenia łąkotki uzależnione jest od rodzaju uszkodzenia i czasu jaki miną od urazu. Nadrzędną zasadą w leczeniu łąkotki jest to aby ją zachować za wszelką cenę, ponieważ po usunięciu z czasem rozwijają się zmiany zwyrodnieniowe. Za wszelką cenę staramy się naprawić łąkotkę za pomocą technik artroskopowych. W tych przypadkach w których musimy usunąć łąkotkę, w drugim etapie staramy się ją odtworzyć za pomocą różnych implantów lub przeszczepów łąkotek.
Powrót do aktywności sportowej po uszkodzeniu łąkotki
Rehabilitacja po uszkodzeniu i naprawie łąkotki musi uwzględnić czas potrzeby do regeneracji i jednocześnie wyeliminowanie niekorzystnych sił działających na łąkotki podczas ruchu w stawie. Ćwiczenia izometryczne. Fizyko i kinezyterapia.
W obrębie stawu kolanowego mamy cztery głównie więzadła odpowiadające za stabilność kolana: więzadła krzyżowe: przednie ACL i tylne PCL oraz więzadła poboczne: MCL i LCL (kompleks tylno-boczny). Uraz wielowięzadłowy określamy jeżeli w czasie urazu dojdzie do uszkodzenia jednego z więzadeł krzyżowych i jednego pobocznego lub dwóch krzyżowych. Stanowią one 11-20% wszystkich urazów kolana. Uszkodzenia ACL i MCL – stanowią 70% a uszkodzenia ACL i LCL 12%. Uszkodzenia PCL są 31x rzadsze od uszkodzenia ACL. Źle leczone uszkodzenie wielowięzadłowe prowadzi do niestabilności kolana, zwiększonego nacisku w przedziałach kolana i w stawie rzepkowo-udowym co może prowadzić do uszkodzeń łąkotek, chrząstki stawowej i rozwoju zmian zwyrodnieniowych.
Jak dochodzi do uszkodzenia wielowięzadłowego kolana?
Uszkodzenie wielowięzadłowe są następstwem urazów wysokoenergetycznych, często w następstwie zwichnięcia kolana, czyli przemieszczenia względem siebie powierzchni stawowych. Mogą im towarzyszyć złamania awulsyjne, uszkodzenia łąkotek, chrząstki stawowej, oraz uszkodzenia naczyniowo-nerwowe.
Jakie są objawy uszkodzenia wielowięzadłowego kolana?
Pacjent czuje w czasie urazu ból całego stawu kolanowego, zazwyczaj w ciągu pierwszych dwudziestu czterech godzin dochodzi do obrzęku kolana (krwiak kolana). Staw kolanowy jest bolesny, jest ograniczenie ruchomości, pacjenci mają zazwyczaj trudności z chodzeniem. Brak możliwości pełnego obciążania. Z czasem rozwija się niestabilność kolana.
Leczenie uszkodzeń wielowięzadłowych kolana. Rekonstrukcja więzadeł kolana
Leczenie uszkodzenia kilku więzadeł stawu kolanowego najczęsciej wymaga kilku etapów i długotrwałego leczenia rehabilitacyjnego pod okiem fizjoterapeuty. Często naprawy wymagają dodatkowe struktury stawu kolanowego jak łąkotki czy chrząstka stawowa. Nie wszystkie przypadki wymagają wczesnej interwencji – ACL+PCL+MCL – uszkodzenia I-II stopień – odroczona rekonstrukcja ACL. Jedno etapowa rekonstrukcja wszystkich więzadeł – zmniejsza ryzyko artrofibrozy, lepsze gojenie, szybszy powrót do aktywności. Stabilizacja złamań awulsyjnych i naprawa. Przy uszkodzeniach ACL i PCL – ważniejsza naprawa/rekonstrukcja PCL
Rehabilitacja po rekonstrukcji więzadłowej kolana. Powrót do aktywności sportowej po uszkodzeniu wielowięzadłowym kolana
Szczególnie ważnym elementem leczenia urazów wielowięzadłowych jest rehabilitacja. Rehabilitacja opracowywana jest indywidualnie dla każdego pacjenta. Ostateczny wynik leczenia można ocenić ok 2 lata od urazu. To co uzyskamy do tego czasu jest wynikiem ostatecznym – lepiej już nie będzie. Nie jest możliwe odtworzenie normalnej propriocepcji. Rehabilitacja ostrych uszkodzeń jest znacznie trudniejsza od chronicznych niestabilności. Postępowanie pooperacyjne: Unieruchomienie w wyproście na 3 tyg, – Uzyskanie pełnego wyprostu, – Wczesna mobilizacja rzepki w celu uniknięcia przykurczu i zmian w ciele Hoffa, – Przedłużone odciążanie w uszkodzeniach PCL oraz więzadeł pobocznych, – Odciążanie kończyny 6 tyg., od 7 tyg. stopniowe zwiększanie obciążenia, CPM, – Rekonstrukcja PCL wpływa na rehabilitację – PCL napina się w 60 st zgięcia. Ćwiczenia w układzie otwartym 30-60 st w celu zabezpieczenia translacji piszczeli. Zgięcie 90 st po 4 tyg. Uzyskanie 120 st zgięcia w 3 mc – 6 mc. Początkowo dodatkową stabilizację i zabezpieczenie przed dodatkowymi urazami stanowi orteza. Początkowo wskazane jest częściowe odciążenie operowanego stawu z kulami i stopniowe zwiększanie obciążenia.
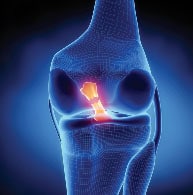
Więzadło krzyżowe przednie jest więzadłem łączącym kość piszczelową i udową. Jest jednym z więzadeł odpowiedzialnych za stabilność kolana. Niestety często ulega uszkodzeniu podczas urazów skrętnych kolana.
Ze względu na swoją anatomię i fizjologię zazwyczaj nie ulega regeneracji i wymaga rekonstrukcji w celu odtworzenia funkcji. Długotrwałe uszkodzenie ACL prowadzi do niestabilności kolana, uszkodzeń łąkotek, chrząstki stawowej i rozwoju zmian zwyrodnieniowych.
Jak dochodzi do uszkodzenia ACL
Uszkodzenie więzadła krzyżowego przedniego występuje najczęściej u pacjentów, którzy uprawiają sport (piłka nożna, narciarstwo, koszykówka). Mogą one również występować w przypadku innych rodzajów urazów, nawet błahych skręceń kolana. Najczęstszym mechanizmem urazu ACL jest skręcenie kolana, gdzie stopa pozostaje ustabilizowana na podłożu. Występuje również często podczas lądowania po skoku, lub podczas nagłych zwrotów.
Jakie są objawy uszkodzenia więzadła krzyżowego przedniego (ACL)
Pacjent zwykle czuje w czasie urazu „trzask”, ból, zazwyczaj w ciągu pierwszych dwudziestu czterech godzin dochodzi do obrzęku kolana (krwiak kolana).
Staw kolanowy jest bolesny, jest ograniczenie ruchomości, pacjenci mają zazwyczaj trudności z chodzeniem. Z czasem rozwija się niestabilność kolana – kolano „ucieka” zwłaszcza podczas chodzenia po nierównym podłożu i bieganiu.
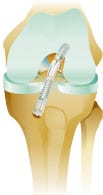
Leczenie uszkodzenia więzadła krzyżowego przedniego (ACL). Rekonstrukcja więzadła krzyżowego przedniego
Pacjenci, którzy są bardzo aktywni i uprawiają takie sporty jak piłka nożna, koszykówka, siatkówka, sporty kontaktowe mają bardzo wysokie ryzyko występowania niestabilności kolana po urazie ACL. W przypadku tych pacjentów, operacja jest zalecane w celu uniknięcia przyszłej niestabilności, która może również prowadzić do dalszych uszkodzeń łąkotek, chrząstki oraz pozostałych więzadeł. Zabieg rekonstrukcji wykonujemy wtedy niezwłocznie po urazie albo dopiero po rozćwiczeniu kolana i ustąpieniu obrzęku. Leczenie składa się z części operacyjnej – rekonstrukcji do której wykorzystujemy tkanki pacjenta (ścięgna) lub przeszczepy od dawcy z których odtwarzamy więzadło, jest ono mocowane w kości za pomocą różnych systemów (śruby biowchłanialne, tytanowe, pętle).
Rehabilitacja po rekonstrukcji więzadła krzyżowego przedniego (ACL). Powrót do aktywności po uszkodzeniu ACL
Ważnym elementem leczenia po rekonstrukcji więzadła krzyżowego przedniego (ACL) jest leczenie rehabilitacyjne. Ma ono na celu we wczesnym okresie zmniejszenie bólu, wysięku oraz stanu zapalnego, stopniowo zwiększenia zakresu ruchomości oraz siły mięśniowej. Poprzez odpowiedni rehabilitację i trening odzyskujemy kontrolę mięśniową i czynną stabilizację kolana. Integralną częścią jest trening priopriocepcji (czucia głębokiego) i koordynacji ruchowej. Ważne jest wyważenie aktywności i obciążenie operowanego stawu jak również czasu potrzebnego do wgojenia się przeszczepu i jego przebudowy. Początkowo dodatkową stabilizację i zabezpieczenie przed dodatkowymi urazami stanowi orteza. Początokowo wskazane jest częściowe odciążenie operowanego stawu z kulami i stopniowe zwiększanie obciążenia. Po 3 mc pacjent może uprawiać lekki joging. Powrót do sportu pomiędzy 6-10 mc.
Więzadło krzyżowe tylne jest więzadłem łączącym kość piszczelową i udową. Jest jednym z więzadeł odpowiedzialnych za stabilność kolana. Stosunkowo rzadko ulega uszkodzeniu podczas urazów skrętnych kolana.
1 do 20% urazów wysokoenergetycznych kolana. Większość uszkodzeń można z powodzeniem leczyć zachowawczo po przez odpowiednią rehabilitację i unieruchomienie w ortezie. Leczenia wymagają dodatkowe uszkodzenia w zakresie kompleksu tylno-bocznego i w urazach wielowięzadłowych kolana. Długotrwałe uszkodzenie PCL prowadzi do niestabilności kolana, zwięksoznego nacisku w przedziale przysrodkowym kolana i w stawie rzepkowo-udowym co może prowadzić do uszkodzeń łąkotek, chrząstki stawowej i rozwoju zmian zwyrodnieniowych.
Jak dochodzi do uszkodzenia więzadła krzyżowego tylnego PCL Uszkodzenie więzadła krzyżowego tylnego występuje najczęściej u osób, którzy uprawiają sporty kontaktowe (piłka nożna, narciarstwo, koszykówka).
Są to najczęściej urazy wysokoenergetyczne z przeprostem w stawie kolanowym Bezpośrednie uderzenie w staw kolanowy przy zgiętym kolanie (uszkodzenie deski rozdzielczej).
Jakie są objawy uszkodzenia więzadła krzyżowego tylnego PCL
Pacjent zwykle czuje w czasie urazu ból w części tylnej stawu kolanowego, zazwyczaj w ciągu pierwszych dwudziestu czterech godzin dochodzi do obrzęku kolana (krwiak kolana).
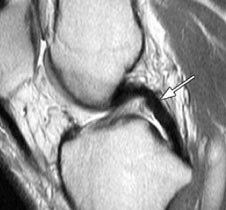
Staw kolanowy jest bolesny, jest ograniczenie ruchomości, pacjenci mają zazwyczaj trudności z chodzeniem. Z czasem rozwija się niestabilność kolana, zwłaszcza w uszkodzeniach kompleksu tylno-bocznego – kolano „ucieka” zwłaszcza podczas chodzenia po nierównym podłożu i bieganiu.
W izolowanym uszkodzeniu więzadła krzyżowego tylnego niestabilność może być nieodczuwalna.
Leczenie uszkodzenia więzadła krzyżowego tylnego (PCL). Rekonstrukcja więzadła krzyżowego tylnego
Leczenie uszkodzenia więzadła krzyżowego tylnego możemy podzielić na nieoperacyjne i operacyjne w zależności od stopnia uszkodzenia PCL oraz uszkodzeń towarzyszących. Leczenie nieoperacyjne obejmuje unieruchomienie w specjalnej ortezie na okres 4 tyg oraz leczenie rehabilitacyjne. Leczenie operacyjne obejmuje zazwyczaj leczenie nie tylko PCL ale również towarzyszących uszkodzeń. Pacjenci, którzy są bardzo aktywni i uprawiają takie sporty jak piłka nożna, koszykówka, siatkówka, sporty kontaktowe mają bardzo wysokie ryzyko występowania niestabilności kolana po urazie PCL. Leczenie operacyjne składa się z rekonstrukcji do której wykorzystujemy tkanki pacjenta (ścięgna) lub przeszczepy od dawcy z których odtwarzamy więzadło, jest ono mocowane w kości za pomocą różnych systemów (śruby biowchłanialne, tytanowe, pętle) za pomocą technik artroskopowych.
Rehabilitacja po rekonstrukcji więzadła krzyżowego tylniego (PCL). Powrót do aktywności po uszkodzeniu PCL
Ważnym elementem leczenia po rekonstrukcji więzadła krzyżowego tylnego PCL jest leczenie rehabilitacyjne. Ma ono na celu we wczesnym okresie zmniejszenie bólu, wysięku oraz stanu zapalnego, stopniowo zwiększenia zakresu ruchomości oraz siły mięśniowej. Poprzez odpowiedni rehabilitację i trening odzyskujemy kontrolę mięśniową i czynną stabilizację kolana. Integralną częścią jest trening priopriocepcji (czucia głębokiego) i koordynacji ruchowej. Ważne jest wyważenie aktywności i obciążenie operowanego stawu jak również czasu potrzebnego do wgojenia się przeszczepu i jego przebudowy. Początkowo dodatkową stabilizację i zabezpieczenie przed dodatkowymi urazami stanowi orteza. Początokowo wskazane jest częściowe odciążenie operowanego stawu z kulami i stopniowe zwiększanie obciążenia. Po 3 mc pacjent może uprawiać lekki joging. Powrót do sportu pomiędzy 6-10 mc.

Staw rzepkwowo-udowy i dolegliwości bólowe z nim związane są często przyczyną leczenia ortopedycznego i rehabilitacyjnego. Jedną z patologii która może dawać dolegliwości bólowe kolana w części przedniej jest niestabilność oraz następstwa zwichnięć rzepki. Często te problemy dotyczą młodych aktywnych osób, częściej kobiet, najczęściej w 2-3 dekadzie życia.
Jak dochodzi do zwichnięcia i niestabilności rzepki?
- Zwichnięcia urazowe, najczęściej uraz bezpośredni.
- Nawracające zwichnięcia – częściej u kobiet, związane z zaburzeniami osiowymi i budową stawu rzepkowo-udowego.
- Nawykowe zwichnięcia, przewlekła niestabilność stawu rzepkowo-udowego, rzepka zwicha się przy każdym zgięciu kolana.
Czynniki predysponujące do zwichnieć:
- zwiększona wiotkość stawów,
- zwiększony kąt Q ( kolano koślawe, rotacja zewnętrzna podudzia z stopą płasko-koślawą, antewersja kości udowej),
- wysokie ustawienie rzepki, dysplazja stawu rzepkowo-udowego.
- zaburzenia balansu mięśniowego
Jakie są objawy zwichnięcia rzepki i niestabilności?
Podczas zwichnięcia urazowego rzepki pojawia się silny ból, ograniczenie ruchomości. Podczas urazu może dojść do uszkodzeń chrzęstno kostnych, uszkodzenia troczków rzepki i krwiaka w stawie kolanowym.
Przewlekłe niestabilności są przyczyną dolegliwości bólowych z przedniego przedziału kolana.
Diagnostyka: USG, RTG, Tomografia komputerowa, MRI
Leczenie zwichnięcia rzepki i niestabilności rzepki.
Leczenie zależy od powodu wystąpienia zwichnięcia i niestabilności. W skład leczenia wchodzi leczenie rahabilitacyjne oraz operacyjne.
Artroskopowe techniki naprawy lub rekonstrukcji troczków – MPFL
Zabiegi rekonstrukcyjne aparatu wyprostnego – osteotomie
Trochleoplastyka.
Rehabilitacja po leczeniu zwichnięcia i niestabilności rzepki
Pierwszorazowe zwichnięcie rzepki może być leczone rehabilitacyjnie (pod warunkiem braku dodatkowych uszkodzeń). Krótkotrwałe unieruchomienie i kontrolowana mobilizacja do 6 tyg. Wzmacnianie mięśnia czworogłowego, zwłaszcza głowy przyśrokdowej, poprawa balansu mięśniowego.
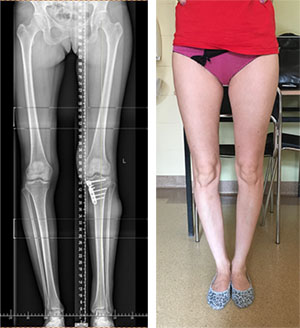
Uszkodzenie chrząstki stawowej jeżeli postępuje z biegiem czasu i dochodzi do powstania zmian zwyrodnieniowych jedynym z metod prewencyjnych we wczesnych zmianach zwyrodnieniowych zwłaszcza u młodych ludzi jest osteotomia kości piszczelowej.
Zabieg polegający na przecięciu kości piszczelowej w celu korekcji osi i przeniesienia obciążeń na część stawu o mniejszych zmianach. Jest to zabieg alternatywny dla endoprotezy jednoprzedziałowej kolana.
Filozofia wysokiej osteotomi kości piszczelowej HTO i wskazania do zastosowaina
Wskazania HTO:
- zmiany zwyrodnieniowe jednego przedziału
- zaburzenia osi – prewencja artozy
- powikłania
- przeżywalność
- konwersja
- nowe wskazania w naprawie uszkodzeń chrząstki stawowej i niestabilności
- poprawna oś mechaniczna
- działanie protekcyjne
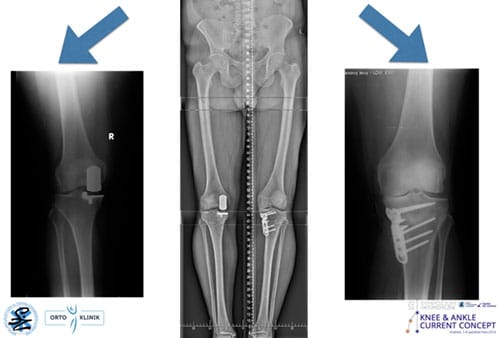
Czynniki decydujące o wyborze metody UKA v HTO:
- stan zaawansowania zmian zwyrodnieniowych
- rodzaj deformacji
- wiek
- niestabilność kolana
- aktywność
Dlaczego zwiększa sie ilość wskazań do HTO i UKA?
- Znaczny wzrost ilści przypadków.
- Jednoprzedziałowa artroza – grupa wiekowa 30-60 lat.
- Varus (4x) Valgus (5x) częściej zmiany zwyrodnieniowe.
- Pacjenci po meniscektomiach i z uszkodzeniami ACL.
- Wymagający w sile wieku.
Rehabilitacja po osteotomii kości piszczelowej – po osteotomii musi dojść do zrośnięcia się przeciętej kości, początkowo pacjent chodzi w ortezie z częściowym odciążaniem kończyny. Stopniowo zwiększa się obciążanie, ćwiczenia izometryczne i poprawiające zakres ruchomości. Leczenie zazwyczaj trwa ok 3 mc. wg ustalonego protokołu.

