Strona internetowa www.ortopedakrakow.pl ma charakter informacyjny, nie konsultacyjny. Niniejsze opracowanie w żadnym razie nie może stanowić podstawy do podejmowania jakichkolwiek działań terapeutycznych. Decyzje o diagnozie, leczeniu, terapii, rehabilitacji w konkretnym schorzeniu pacjenta podejmowane są po konsultacji medycznej i wykonaniu właściwych badań przez lekarza specjalistę.
Autorzy strony nie ponoszą żadnej odpowiedzialności za błędy, komplikacje, powikłania wynikłe u osób, które samodzielnie zastosują informacje zawarte w tym serwisie.
Wszystkie ilustracje i materiały filmowe służą wyłącznie celom edukacyjnym, a nie komercyjnym. Nie mogą stanowić podstawy do stawiania diagnozy i podjęcia leczenia.
Przed wizytą u ortopedy należy przygotować całą dotychczasową dokumentację medyczną: zdjęcia rentgenowskie (RTG), tomografie komputerowe (CT), rezonans magnetyczny (MRI), badania laboratoryjne, karty informacji z leczenia szpitalnego. Dokładne zapoznanie się z całą dokumentacją medyczną pozwoli na postawienie właściwej diagnozy i zalecenia odpowiedniego leczenia, co znacznie skróci czas powrotu do zdrowia.
Artroskopia to minimalnie inwazyjny zabieg chirurgiczny, który pozwala ocenić i naprawić uszkodzenia w zakresie wnętrza stawu. Artroskopia słowo pochodzi od greckich słów Arthros i Scopos. Termin oznacza dosłownie “zajrzeć do wnętrza stawu”.
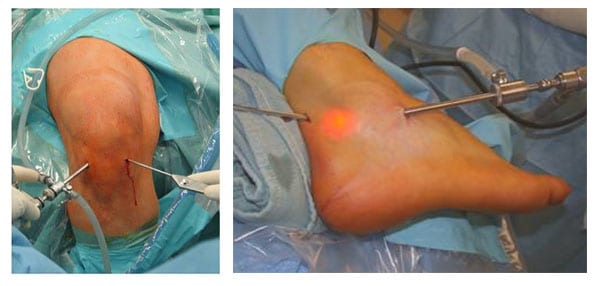
Dojścia artroskopowe do stawu wykonuje się przez niewielkie nacięcie w skórze (ok. 5-10 mm) pacjenta w celu wprowadzenia miniaturowego obiektywu i system oświetlenia, który powiększa i rozświetla struktury wewnątrz stawu. Za pomocą miniaturowej kamery chirurg jest w stanie zobaczyć wnętrza stawu na dużym ekranie monitora. Używane narzędzia chirurgiczne są mniejsze niż tradycyjne instrumenty.
Chirurg w czasie artroskopii może zdiagnozować i naprawić uszkodzenia w zakresie stawu. Dzięki artroskopii możemy dotrzeć w bardzo małe i ciasne miejsca w stawie niemożliwe do leczenia inaczej niż za pomocą dużych otwartych cięć.
Obecnie większość operacji stawów może być wykonana artroskopowo, a ilość komplikacji pooperacyjnych wynosi ok. 0,003% (metody otwarte średnio 3%).
Oprócz kosmetycznych względów (małe blizny), istotną korzyścią jest to, że minimalizujemy uraz w porównaniu do tradycyjnych otwartych zabiegów chirurgicznych i oczywiście w konsekwencji powoduje szybszy powrót do zdrowia i zmniejszenie bólu.
Zalety artroskopii:
- dobre uwidocznienie struktur wewnątrzstawowych,
- małe uszkodzenie tkanek,
- mniejszy ból pooperacyjny,
- wcześniejsza rehabilitacja,
- krótszy pobyt w szpitalu.
Wskazania do artroskopii:
- urazy stawów różnego pochodzenia, także z przeciążenia,
- uszkodzenia chrząstki stawowej,
- uszkodzenia więzadeł i torebki stawowej,
- uszkodzenie łąkotek
- niestabilności stawów,
- złamania śródstawowe,
- torbiele okołostawowe,
- obecność ciał obcych w stawie,
- wszelkie przewlekłe dolegliwości bólowe lub obrzęki stawów.
Historia artroskopii
1912 Duńczyk Nordentorf
1918 Japończyk Takagi – „japońska szkoła artroskopowa”
1920 – Eugen Bircher pionier artroskopi, pierwsza artroskopia z użyciem cytoskopu – kolano kadawera
1931 – biopsje artroskopowe (Finkelstein, Mayer)
1950 – wprowadzenie płaszcza
1955 – Maski Watanabe usuwa ciało wolne kolana
1962 – meniscectomia przyśrodkowa
1977 – wprowadzenie shaevera
Lata 80. – udoskonalenie systemów optycznych – tor wizyjny – system wideo
Lata 90. – rozwój narzędzi i technik operacyjnych. Kolejne lata rozwój i unowocześnianie.
Najczęstszą przyczyną bólów łokcia jest zapalenie nadkłykcia bocznego kości ramiennej (łokieć tenisisty), zapalenie nadkłykcia przyśrodkowego (łokieć golfisty) i kaletki maziowej znajdującej się nad wyrostkiem łokciowym (olecranon) kości łokciowej.
Leczenie
Podstawa to wyeliminowanie lub maksymalne ograniczenie (na 2-3 tygodnie) wszystkich ruchów nasilających dolegliwości bólowe. Drugim elementem terapii jest fizykoterapia i masaż oraz miejscowa farmakoterapia – niesterydowe leki przeciwzapalne w postaci maści i żelu.
Przy braku poprawy w wybranych przypadkach dopuszczalne jest miejscowe podanie sterydu lub czynników wzrostu. W ten sposób tworzy się krwiak, na którego bazie zmiany się goją. Na podobnej zasadzie – stworzenia krwiaka – opiera się zabieg fali wstrząsowej (ultradźwiękowej), tzw. ESWT.
Zapalenie przyczepu ścięgna Achillesa
Ścięgno Achillesa to ścięgno mięśni łydki, łączące je z kością piętową. Między nim a kością piętową znajduje się kaletka. Zapalenie przyczepu Achillesa zazwyczaj występuje u tancerek i lekkoatletów, często z powodu nieprawidłowego obuwia, a także w przebiegu zesztywniającego zapalenia stawów kręgosłupa (ZZSK) oraz w chorobie Reitera.
Pięta boli, jest obrzęknięta, a czasem ze względu na bliskość anatomiczną kaletki, może dojść też do jej zajęcia przez proces zapalny. Zaleca się zazwyczaj ciepłe okłady, zabiegi ultradźwiękami, ćwiczenia rozciągające i zmianę obuwia. W przypadku znacznego bólu niesteroidowe leki przeciwzapalne (NLPZ), w wybranych przypadkach czynniki wzrostowe.
Dużą grupę dolegliwości bólowych stawów, zwłaszcza u ludzi młodych i aktywnych, stanowią zmiany przeciążeniowe, zmiany o typie chonodromalacji chrząstki, zmiany pourazowe aparatu więzadłowo-torebkowego w wyniku skręcenia lub zwichnięcia stawu oraz złamania.
Kiedy czujemy ból w stawie, to jest to tak naprawdę efekt promieniście rozchodzącego się bólu o różnej przyczynie. Urazy nie mają jednego źródła bólu, ale obejmują dane miejsce: bark, łokieć, biodro, kolano.
Drugim rodzajem bólu w stawach jest ten związany z ich zwyrodnieniem, co wynika z przedwczesnego zużycia i uszkodzenia chrząstek stawowych (artroza). Proces ten przyspieszają powtarzające się w ciągu całego życia urazy mechaniczne, zarówno silne, jak i drobne, zwykle niezauważalne. Ich wpływ na rozwój choroby doskonale widać u osób wyczynowo uprawiających sport, szczególnie te dyscypliny, w których dochodzi do częstych urazów stawów (tenis, bieganie). Statystyka wskazuje, iż u lekkoatletów prawdopodobieństwo konieczności szpitalnego leczenia choroby zwyrodnieniowej jest 2-krotnie wyższe.
Narażone na rozwój zwyrodnienia są również osoby uprawiające sporty siłowe. Wzrostu ryzyka nie powodują natomiast rekreacyjne ćwiczenia fizyczne, o ile oczywiście nie prowadzą do powstawania urazów. Ból raczej towarzyszy podczas ruchu i doskwiera w kilku miejscach na raz. Stąd osoby, u których zaczyna się choroba zwyrodnieniowa stawów, narzekają na: trudności w poruszaniu się, zastane stawy po przespanej nocy.
Inną przyczyną dolegliwości bólowych mogą być zmiany zapalne, takie jak np. reumatoidalne zapalenie stawów czy toczeń układowy.
Do prawidłowego leczenia przyczyny bólu stawu konieczne jest przeprowadzenie odpowiedniego badania klinicznego oraz diagnostyki – USG, RTG, MRI, CT. Postawienie odpowiedniej diagnozy pozwala na wyeliminowanie przyczyny bólu w zależności od etiologii.
Leczenie
Leczenie dobieramy do przyczyny dolegliwości bólowych i jest ono wielokierunkowe od leczenia farmakologicznego ( NLPZ, kwas hialuronowy, glukozamina) odpowiednią rehabilitację (fizykoterapia, kinezyterapia, terapia manualna, masaż leczniczy) po leczenie operacyjne (artroskopia, rekonstrukcja więzadeł, szycie łąkotki, rekonstrukcja stożka rotatorów, endoporteza stawu).
Stopa zbudowana jest z dużej liczby kości, aparatu więzadłowego i mięśni sprawiającego, że cały ten układ jest stabilny. Urazy mogące zaburzać ten układ i powodować niestabilność stawów, a także zapalenia, czy to stawów, czy kaletek lub przyczepów ścięgien, mogą być przyczyną dolegliwości bólowych ze strony stóp.
Wiele chorób stóp bierze się z niewłaściwego obuwia. Chodzenie w butach ciasnych lub na wysokim obcasie nie jest zdrowe dla stóp. Łączy się z deformacjami, występowaniem odcisków i modzeli. Stąd też leczenie wielu dolegliwości stóp zaczyna się od zmiany obuwia na wygodne, na niskim obcasie lub bez obcasów, a także na szerokiej podstawie.
Wszelkie deformacje stopy, tzn. płaskostopie, stopa wydrążona czy koślawy paluch są stanami wskazującymi na patologię i mogą przyczyniać się do bólu stóp.
Po rozpoznaniu artrozy konieczne jest podjęcie szeregu zintegrowanych działań przy uwzględnieniu potrzeb pacjenta, jego stylu życia i ogólnego stanu zdrowia. Leczenie artrozy ma na celu poprawę stanu stawów poprzez wprowadzenie właściwej równowagi między aktywnością fizyczną a odpoczynkiem, kontrolę bólu przy zastosowaniu środków farmakologicznych lub innych rodzajów leczenia, osiągnięcie i utrzymanie odpowiedniej masy ciała oraz zmianę stylu życia w taki sposób, aby miał on korzystny wpływ na funkcjonowanie stawów.
Ważnym elementem nowoczesnego leczenia zmian zwyrodnieniowych są injekcje do stawu kwasu hialuronowego. Stawy dotknięte chorobą zwyrodnieniową mają zwykle niższe stężenie kwasu hialuronowego w płynie stawowym. W rezultacie płyn stawowy ma również mniejszą lepkość i elastyczność, co zmniejsza jego zdolność do nawilżania stawu i amortyzowania wstrząsów.
Wiskosuplementacja ma na celu zastąpienie naturalnego kwasu hialuronowego, zapewniając znaczne zmniejszenie bólu spowodowanego chorobą zwyrodnieniową stawów. Na rynku farmaceutycznym mamy ok. 20 różnych preparatów: od pojedynczych injekcji do serji od 3 do 5 zastrzyków. Niestety kuracja jest droga i kosztuje od kilkuset złotych do 1200 zł, ale jeżeli tylko kogoś na to stać, to warto wypróbować tą alternatywę.
W przypadku zaawansowanych zmian zwyrodnieniowych definitywnym rozwiązaniem jest sztuczny staw – endoproteza.
Endoproteza stawu biodrowego (sztuczny staw) – zabieg polegający na wymianie uszkodzonego stawu poprzez usunięcie szyjki i głowy kości udowej oraz powierzchni stawowej panewki i zastąpieniu ich elementami endoprotezy: część udowa – trzpień ze zmienną główką oraz sztuczna panewkę umieszczaną w miednicy.
Endoprotezę stawu biodrowego dostosowujemy do wieku pacjenta i warunków anatomicznych. Wyróżniamy endoprotezy osadzane na cemencie kostnym, popularnie nazywane cementowe, oraz endoprotezy „wbijane” do kości, które muszą ulec wrośnięciu – tzw. endoproteza bezcementowa. Najważniejszym elementem endoprotezy decydującym o jej przeżyciu jest miejsce, w którym dokonuje się ruch podczas chodzenia, czyli artykulacja. Wyróżniamy różne typy artykulacji: od podstawowej, jaką jest artykulacja polietylen/metal, do bardziej zaawansowanych, takich jak ceramika/ceramika czy metal/metal.
Dla wybranych przypadków można zastosować endoprotezy powierzchniowe, czyli kapoplastykla polegające na powierzchniowej wymianie końców stawowych.
Endoproteza stawu kolanowego – zabieg operacyjny, w którym oszczędnie resekuje się powierzchnie stawowe dalszej nasady kości udowej oraz bliższej części kości piszczelowej. W powyższe miejsca implantuje się elementy endoprotezy (najczęściej stosujemy endoprotezy osadzane na cemencie kostnym). W zależności od stopnia zaawansowania zmian, deformacji i wieku pacjenta dobieramy odpowiednią endoprotezę – całkowitą, jeśli zniszczone są wszystkie powierzchnie stawowe i wymagają wymiany, bardziej oszczędne endoprotezy jednprzedziałowe, w przypadkach gdy jest zniszczona tylko część stawu (przedziału przyśrodkowego i bocznego), dwuprzedziałowe (przedział przyśrodkowy i przedni).
Endoproteza stawu ramiennego – zabieg operacyjny polegający na implantacji w miejsce panewki łopatki sztucznej panewki oraz usunięciu głowy kości ramiennej i zastąpieniu jej sztuczną głową osadzoną na trzpieniu endoprotezy umieszczonym w kości ramiennej. Istnieje możliwość wykonania kapoplastyki (endoprotezy powierzchniowej) stawu ramiennego u pacjentów posiadających dobry stan podłoża kostnego.
Paluch koślawy jest schorzeniem częściej występującym u kobiet, wynikającym z noszenia ciasnego obuwia lub też będącym anomalią wrodzoną. Staw śródstopno-paliczkowy palucha jest wysunięty bocznie, a oś długa palucha skierowana jest bardziej do boku niż normalnie. Może przebiegać bezobjawowo, czasem dawać niewielki ból lub powodować dość duży ból i utrudniać chodzenie. Często dokłada się do tego zapalenie kaletki i tkanki podskórnej.
Leczenie obejmuje noszenie wygodniejszego obuwia; w ostateczności w grę może też wchodzić zabieg chirurgiczny.
Zabiegi prewencyjne w chorobach reumatycznych, najczęściej korekcja deformacji, rozległe synowiektomie (usunięcie błony maziowej), osteotomie oraz alloplastyki stawów.

